Das Prinzip Hoffnung#
Am Ende des Lebens wollen Arzt und Patient den Kampf nicht aufgeben - mit teils verheerenden Folgen für den Patienten.#
Von der Wiener Zeitung (Sa./So., 21./22. Juni 2014) freundlicherweise zur Verfügung gestellt.
Von
Katharina Schmidt
Wien. Die Frau ist verzweifelt. Die Chemotherapie greift nicht mehr, sie wird sterben. Der behandelnde Arzt, gewohnt an das Image des Gottes in Weiß, ist fast ebenso verzweifelt. Er bringt es nicht über sich, ihr zu erklären, dass eine weitere Therapie nichts mehr bringen wird außer enttäuschte Hoffnungen. Stattdessen verabreicht der Arzt der Frau einen Infusionsbeutel mit einem Placebo.
Das ist nur eine von vielen Geschichten, die Palliativmediziner, Onkologen und Strahlentherapeuten inoffiziell erzählen. Doch es ist oft nicht nur das Unvermögen des Arztes, negative Botschaften zu überbringen, die ihn zu zweifelhaften Entscheidungen bringen, vielfach überwiegt auch das Prinzip Hoffnung. Denn meist ist es nicht ein Placebo, das einem lebensverkürzend Erkrankten verabreicht wird, sondern ein sogenanntes palliatives Chemotherapeutikum, wie Johann Baumgartner, Koordinator für den Palliativbereich bei der steiermärkischen Krankenanstaltengesellschaft Kages und Vizepräsident von Hospiz Österreich, erklärt. Diese Medikamente zielen nicht mehr auf eine Heilung von Tumoren ab, sondern dienen dazu, den Verlauf der Erkrankung zu verzögern und damit das Leben des Patienten zu verlängern.
Starke Nebenwirkungen für ein paar Monate länger leben#
Baumgartner sieht diese Mittel äußerst skeptisch. Denn nur um eine theoretisch statistisch mögliche Lebensverlängerung zu erreichen, würden oft heftige Nebenwirkungen in Kauf genommen, die die Lebensqualität des Patienten in den letzten Monaten massiv beeinträchtigten. "Es gibt viele Patienten, die während der Therapie sagen: ‚Wenn ich das gewusst hätte, hätte ich mir das nicht mehr angetan.‘" Aber wenn zum Beispiel eine klinische Studie zu einem gewissen Medikament aussage, dass von hundert Patienten 30 Prozent eine verlängerte Lebenserwartung von zwei Monaten hätten, dann reiche das meist aus, um die Nebenwirkungen auszublenden: "Dann kommt der Faktor Hoffnung ins Spiel - man hofft, dass man unter diesen 30 Prozent ist, die Nebenwirkungen spielen keine Rolle mehr", sagt Baumgartner. Er sieht auch eine "begrenzte Vernunft auf beiden Seiten": Der Arzt will nicht aufgeben, weil er sich mit dem Patienten kämpferisch verbunden fühlt, der Patient klammert sich an jeden Strohhalm - und ihm werden keine Alternativen angeboten.
"End of Life Discussion" als Alternative zur Übertherapie#
Denn eine Alternative zu teuren, schmerzhaften und nur begrenzt wirksamen Medikamenten gibt es sehr wohl. Sie ist nur mit der kämpferischen Einstellung von Onkologen und Strahlentherapeuten oft schwer vereinbar: vorausschauende Planung für den Fall, dass die kurative Therapie nicht greift. "End of Life Discussions" mit dem Patienten erfordern aber Zeit, die im hektischen Krankenhausalltag oft nicht vorhanden ist, und Geduld. Es geht darum, alle Alternativen mit dem Patienten durchzubesprechen, ihn aufzuklären und ihm eine selbstbestimmte Entscheidung zu ermöglichen.
Hans Zoidl kennt beide Seiten. Er war jahrelang Strahlentherapeut, jetzt leitet er die Palliativstation der Barmherzigen Brüder in Linz. Als Strahlentherapeut sei er oft in einer Zwickmühle gestanden: "Es ist emotional sehr schwer, einem Patienten zu sagen, dass nichts mehr geht", erklärt er. Aber dazu brauche es eben die Palliativversorgung (Palliative Care). Oft werde den Patienten vermittelt, dass sie leben, solange eine Therapie stattfindet, und dass sie danach sterben. "Das stimmt aber so oft nicht. Es geht darum, dass der Übergang gestaltet wird und den Patienten vermittelt wird, dass wir sie auch nach Therapieende nicht fallen lassen wie eine heiße Kartoffel", sagt Zoidl. Man müsse auch die Familie des Patienten einbinden und abklären, wie man die letzten Wochen gestalten kann.
Ein großer Verfechter des ihn Ruhe und durch effektive Symptomkontrolle Sterbenlassens ist auch Gian Domenico Borasio. Der Vorreiter der Palliativausbildung in Deutschland und der Schweiz erklärte jüngst in einem Interview mit der "Wiener Zeitung": Durch das Fehlen der Palliativmedizin würden "oft für den Patienten ungünstige Entscheidungen getroffen und es wird im Zweifelsfall übertherapiert. Damit sterben die Menschen nicht nur schlechter, sondern auch oft schneller und fast immer teurer."
Gesundheitsindustrie profitiert von Medikamenteneinsatz#
Davon profitiere allerdings wiederum die Gesundheitsindustrie - laut Borasio einer der Gründe dafür, dass es die Palliativmedizin im Gesundheitssystem nicht leicht habe. Tatsächlich hat sie den Ruf, dass die Evidenz begrenzt ist, da die Menschen sehr unterschiedlich zum Beispiel auf Schmerztherapie reagieren.
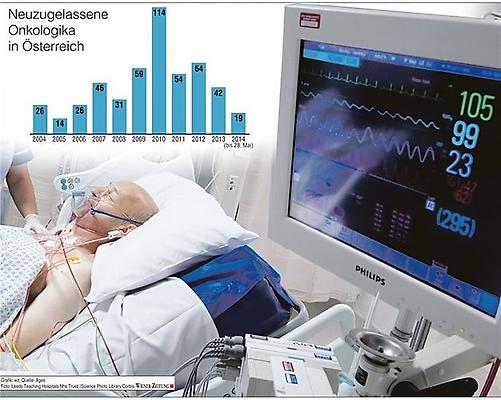
Dem gegenüber stehen zahlreiche klinische Studien zur Wirkung von Krebsmedikamenten. Und der Markt ist riesig: In den vergangenen zehn Jahren hat die Agentur für Ernährungssicherheit (Ages) alleine in Österreich fast 400 neue Onkologika zugelassen. Bei neuen Chemotherapeutika könne eine Behandlung bis zu 40.000 Euro kosten, so Baumgartner - dafür, dass bei einem Teil der Patienten das Leben um bis zu einen Monat verlängert wird.
Inwieweit dürfen die Kosten eine Rolle spielen?#
Auf der anderen Seite berichtete etwa Borasio von einer Studie, wonach die Lebensdauer von schwerkranken Krebspatienten um drei Monate verlängert werden kann, wenn frühzeitig Palliativmediziner hinzugezogen werden. Interessant ist in diesem Zusammenhang auch das Ergebnis einer Untersuchung der Universität Leuven vergangenes Jahr. In 19 belgischen Pflegeheimen wurden die Kosten für 181 Patienten in ihren letzten Lebensmonaten beobachtet. Die Kosten lagen bei jenen Patienten höher, die keine Palliative Care erhielten - vor allem deshalb, weil Letztere öfter in ein Spital eingeliefert wurden. Auch mit Blick auf die österreichischen Zahlen wird der Unterschied deutlich: Die Kosten für einen Tag auf der Palliativstation liegen bei 500 Euro, ein Intensivbett kostet mehrere tausend Euro.
So einfach ist die Rechnung allerdings nicht. Denn natürlich dürfen bei der Frage, ob eine Therapie sinnvoll oder zu viel ist, die Kosten wenn überhaupt, dann nur eine untergeordnete Rolle spielen. "Die Kosten sind nicht das eigentliche Thema bei Übertherapie", meint dazu die Sozialmedizinerin Claudia Wild, Leiterin des Ludwig Boltzmann Instituts für Health Technology Assessment. Personalintensive Palliativteams seien auch nicht gerade billig - vielmehr gehe es um die Achtung des Patienten. "Man muss ihnen mit geeigneter Kommunikation zu ihrem Krankheitsstadium einen Abschied ermöglichen, statt sie im Glauben zu belassen, dass die Medizin immer noch etwas tun kann", sagt Wild. Denn Übertherapie sei immer auch ein Akt der Hilf- und Sprachlosigkeit der Mediziner.
Thomas Czypionka, Gesundheitsökonom am Institut für Höhere Studien, ist skeptisch, was eine Definition von Übertherapie betrifft. "Es gibt hier vorwiegend anekdotische Evidenz", sagt er. Schon an der Statistik sei erkennbar, dass bei sehr alten Menschen eben nicht mehr alles medizinisch theoretisch Mögliche getan werde: Die Gesundheitsausgaben steigen bis zum Alter von 95 stark an, danach werden sie wieder etwas geringer. Generell sind die sogenannten Death Related Costs, also die Ausgaben in den Jahren vor dem Tod, relativ hoch -"daraus kann man aber nicht ableiten, dass zu viel gemacht wird", meint Czypionka.
Da die Konstitution eines Menschen gerade im Alter sehr unterschiedlich sei, "ist es eine ethisch sehr heikle Frage, generelle Empfehlungen auszusprechen". Früher wurde laut Czypionka tatsächlich meistens alles technisch Mögliche getan. "Auch die Medizin braucht eine gewisse Zeit, um zu verstehen, dass nicht alles geht - aber nachher ist man immer gescheiter." Er hält eine Mittelumschichtung etwa von der Chemotherapie zur Palliative Care nicht für sinnvoll. Sicher müsse man einen besseren Mitteleinsatz überlegen, aber Czypionka denkt da eher an eine bessere Vorsorge, die wiederum hilft, Folgekrankheiten zu verhindern.
Auch die neuen Onkologika will er nicht verteufeln. Dadurch sei es gelungen, einige Krebsarten von einer tödlichen Krankheit in eine chronische zu verwandeln - durch eine Chemotherapie im Abstand von ein paar Jahren sei es etwa möglich, ein beschwerdefreies Leben mit Krebs zu ermöglichen. So sei in den vergangenen 30 Jahren bei zahlreichen Krebsarten die Mortalität gesunken - teilweise um bis zu 70 Prozent.
Polarisation zwischen Onkologie und Palliative Care#
Auch wenn es keine allgemeingültige Regelung für die richtige Therapie am Lebensende gibt -und wohl auch nicht geben kann: Immerhin gibt es einen Indikator für schlechte Qualität, wie Wild erklärt. Ein Zeichen dafür sei, wenn innerhalb der letzten zwei bis vier Wochen vor dem Lebensende immer noch heilversprechende Therapien verabreicht werden. "Aggressive Therapien verringern die Lebensqualität, weil sie fast immer viele Nebenwirkungen haben", meint sie.
Das findet auch Palliativmediziner Zoidl, der dauernd den Ausgleich zwischen Chemotherapie und Palliative Care sucht - "Ich lebe in einer polarisierten Welt, das ist sehr leicht konfliktreich", sagt er. "Ich möchte immer versuchen, dem Menschen gerecht zu werden." Denn darum geht es.