Orthese
Eine Orthese (altgriechisch ὀρϑός ‚aufrecht‘, romanisiert: ortho, wörtlich: ‚begradigen‘, ‚ausrichten‘) ist ein medizinisches Hilfsmittel. Eine Orthese (Plural: Orthesen) ist „ein äußerlich angelegtes Gerät zur Beeinflussung der strukturellen und funktionellen Eigenschaften des neuromuskulären und skelettalen Systems“.[1]
Klassifikation
Orthesen werden nach dem internationalen Klassifikationssystem (ICS) in Klassen von vier Körperbereichen zusammengefasst.[1] Es gibt die Orthesen der unteren Extremitäten (englisch: Classes of lower limb orthoses), Orthesen der oberen Extremitäten (englisch: Classes of upper limb orthoses), Orthesen für den Rumpf (englisch: Classes of spinal orthoses) und Orthesen für den Kopf (englisch: Classes of head orthoses).
Im Bereich der jeweiligen Klassen werden Orthesen nach ihrer Funktion gruppiert. Es gibt Lähmungsorthesen, Entlastungsorthesen und Bandagen.[2]
Die Bezeichnung einer Orthese enthält die anatomischen Gelenke und Körperteile, die die Orthese umspannt.[1] Beispielsweise umspannt eine Knie-Knöchel-Fuß-Orthese (englische Abkürzung: KAFO für Knee-ankle-foot orthosis) das Kniegelenk, den Knöchel und den Fuß. Eine Rumpforthese (englische Abkürzung: TLSO für Thorako-lumbo-sakral orthosis) betrifft die Brustwirbelsäule, die Lendenwirbelsäule und das Kreuzbein.
Der Übergang von einer Orthese zu einer Prothese kann fließend sein. Ein Beispiel hierfür ist das Ausgleichen einer Beinlängendifferenz, die dem Ersatz eines fehlenden Teiles einer Gliedmaße gleichkommt. Ein weiteres Beispiel ist der Ersatz des Vorfußes nach einer Vorfußamputation. Dieses Hilfsmittel wird häufig aus der Kombination einer Prothese für den Ersatz des Vorfußes und einer Orthese zum Ersatz der verlorengegangenen muskulären Funktion hergestellt (Orthoprothese).[3]
Verordnung und Herstellung
Orthesen werden als maßgefertigte Produkte, Halbfertigprodukte oder Fertigprodukte hergestellt und angeboten.
Maßgefertigte Produkte stehen im Vordergrund einer optimalen Versorgung.[4] Bei genauer Befundung eines Patienten ergibt sich aus dem Krankheitsbild häufig eine Kombination mehrerer funktioneller Abweichungen vom physiologischen neuromuskulären und skelettalen System. Jede einzelne funktionelle Abweichung kann gering oder stark ausgeprägt sein. Die Kombination der funktionellen Abweichung und deren Ausprägungen führen zu einer detaillierten Indikationsstellung. Ein großer Vorteil der maßgefertigten Produkte besteht darin, dass die diversen notwendigen Orthesenfunktionen bei der Konfiguration einer Orthese optimal auf die ermittelten funktionellen Abweichungen abgestimmt werden können. Ein weiterer Vorteil einer Maßanfertigung besteht darin, dass die Passform der Orthese optimal für die individuellen Körperformen des Patienten hergestellt wird.
Halbfertigprodukte werden für eine schnelle Versorgung bei häufig auftretenden Krankheitsbildern eingesetzt. Sie werden industriell hergestellt und können in einigen Fällen an die anatomischen Körperformen angepasst werden.
Maßgefertigte Produkte und Halbfertigprodukte werden in der Langzeitversorgung eingesetzt und werden nach Verordnung durch einen Arzt in der orthopädischen Werkstatt eines Sanitätshauses durch ausgebildete Orthopädietechnik-Mechaniker hergestellt oder angepasst. Der Arzt definiert bei seiner Verordnung die funktionellen Abweichungen, z. B. Lähmung (Parese) der Wadenmuskulatur (Musculus gastrocnemius) und leitet daraus die Indikationsstellung ab, z. B. Orthese zur Wiederherstellung der Sicherheit beim Stehen und Gehen nach Schlaganfall. Der Orthopädietechnik-Mechaniker erstellt eine erneute detaillierte Befundung und gleicht diese mit der Verordnung des Arztes ab. Er beschreibt die Konfiguration der Orthese, aus der hervorgeht, welche Orthesenfunktionen zum Ausgleich der funktionellen Abweichung des neuromuskulären oder skelettalen Systems erforderlich sind und welche Funktionselemente dafür in die Orthese integriert werden müssen. Im Idealfall werden die notwendigen Orthesenfunktionen und die zu integrierenden Funktionselemente im interdisziplinären Team zwischen Arzt, Physiotherapeut, Orthopädietechnik-Mechaniker und Patient besprochen. Der Patient hat die freie Wahl bei der Suche nach dem Orthopädietechnik-Mechaniker seines Vertrauens.
Fertigprodukte sind Kurzzeitorthesen oder Bandagen für eine begrenzte Therapiedauer. Sie werden industriell meist in diversen Konfektionsgrößen hergestellt und auch nach Rezeptierung durch einen Arzt über das Sanitätshaus abgegeben oder verkauft. Häufig können Fertigprodukte auch über einen Versandhandel gekauft werden.
Für die Herstellung von modernen Orthesen ist es erforderlich, dass Orthopädietechnik-Mechaniker sowohl handwerkliche Fähigkeiten in der Verarbeitung traditioneller und innovativer Materialien sowie künstlerische Fähigkeiten für die Modellierung von Körperformen erwerben oder besitzen. Außerdem werden bei der Herstellung von Orthesen Kenntnisse in Anatomie und Physiologie, Pathophysiologie, Biomechanik und Ingenieurwesen kombiniert.
Orthesen für die unteren Extremitäten
Alle Orthesen die den Fuß, das Knöchelgelenk, den Unterschenkel, das Kniegelenk, den Oberschenkel oder das Hüftgelenk betreffen gehören zur Kategorie der Orthesen für die unteren Extremitäten.[1][5]
Lähmungsorthesen
Orthesen können das Leben eines gelähmten Menschen verändern. Lähmungsorthesen[6] werden sowohl bei Lähmungen mit vollständigem Funktionsausfall von Muskeln oder Muskelgruppen, als auch bei unvollständigen Lähmungen (Paresen) eingesetzt. Sie sollen funktionelle Einschränkungen korrigieren oder beeinflussen oder Funktionen ersetzen, die in Folge der Lähmung verlorengegangen sind. Auch lähmungsbedingte funktionelle Beinlängendifferenzen können über die Orthese ausgeglichen werden.
Für die Qualität und Funktion einer Lähmungsorthese ist es von großer Bedeutung, dass die Orthesenschalen durch optimale Passform vollflächig im Kontakt mit dem Bein des Patienten stehen.[7] Deshalb sollte eine Lähmungsorthese als maßgefertigte Orthese verordnet werden.
Niedriges Gewicht einer Orthese trägt maßgeblich dazu bei, den Energieeinsatz für den Betroffenen beim Stehen und Gehen zu reduzieren, weshalb beim Bau einer maßgefertigten Orthese der Einsatz hochbelastbarer und gleichzeitig leichter Materialien, wie kohlenstofffaserverstärkter Kunststoff, Titan und Aluminium unumgänglich ist.[7]
Die Herstellung einer maßgefertigten Orthese bietet zudem den Vorteil, dass Orthesengelenke eingesetzt werden können. Durch den Einsatz von Orthesengelenken kann die Dynamik der Orthese exakt mit den Drehpunkten der Bewegungsachsen der anatomischen Gelenke der unteren Extremität in Übereinstimmung gebracht werden. Da die Dynamik der Orthese über die Orthesengelenke realisiert wird, ist es möglich die Orthesenschalen stabil und verwindungssteif herzustellen. Dadurch findet die Dynamik der Orthese genau dort statt, wo auch die Bewegungen durch die Anatomie im skelettalen System vorgegeben wird. Das ist für die Qualität und Funktion der Orthese notwendig. So bietet die Orthese die notwendige Stabilität, um die durch die Lähmung verloren gegangene Sicherheit beim Stehen und Gehen zurückzuerlangen.
Außerdem lässt sich eine Orthese durch den Einsatz von Orthesengelenken individuell konfigurieren. So kann die Orthesenfunktion über die Kombination der Orthesengelenke und die Einstellbarkeit der Funktionselemente optimal an die funktionellen Abweichungen angeglichen werden, die sich durch das Krankheitsbild ergeben haben.[8][9][10][11][12][13] Das Ziel einer qualitativ hochwertigen Orthesenversorgung ist es, die Funktionselemente so exakt an die funktionelle Abweichung anzupassen, dass die notwendige Unterstützung durch die Orthese gegeben wird. Gleichzeitig soll die Orthese durch die einstellbare Dynamik der Orthesengelenke die Dynamik der unteren Extremität möglichst wenig einschränken, um die Restfunktionalität der Muskulatur zu fördern.
Ermittlung der Kraftgrade zur Befundung
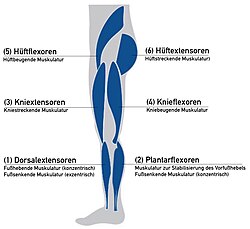
Bei Lähmungen durch Erkrankungen oder Verletzungen des spinalen/peripheren Nervensystems werden zur Festlegung der notwendigen Funktionen einer Orthese, im Rahmen der Patientenbefundung, vorerst die Kraftgrade der sechs großen Muskelgruppen des betroffenen Beines bestimmt.
- Die Dorsalextensoren bewegen durch konzentrische Muskelarbeit den Fuß um das Sprunggelenk (Knöchel) in Richtung Dorsalextension und kontrollieren durch exzentrische Muskelarbeit die Plantarflexion.
- Die Plantarflexoren tragen im Wesentlichen dazu bei aufrecht Stehen zu können, indem sie den Vorfußhebel aktivieren und dadurch die Grundfläche beim Stehen vergrößern. Sie bewegen den Fuß in Richtung Plantarflexion.
- Die Knieextensoren strecken das Knie in Richtung Knieextension
- Die Knieflexoren beugen das Knie in Richtung Knieflexion
- Die Hüftflexoren beugen das Hüftgelenk in Richtung Hüftflexion
- Die Hüftextensoren strecken das Hüftgelenk in Richtung Hüftextension und gleichzeitig das Knie in Richtung Knieextension.
Zur Bestimmung der Kraftgrade wird ein Muskelfunktionstest nach Vladimir Janda durchgeführt. Der Grad der Lähmung wird für jede Muskelgruppe auf einer Skala von 0 bis 5 angegeben, wobei der Wert 0 eine komplette Lähmung (0 %) und der Wert 5 eine normale Kraftentfaltung (100 %) angibt. Die Werte zwischen 0 und 5 geben eine prozentuale Reduzierung der Muskelfunktion an. Alle Kraftgrade kleiner 5 werden als Muskelschwäche bezeichnet.
Die Kombination der Kraftgrade der Muskelgruppen bestimmt den Orthesentyp (AFO oder KAFO).
Außerdem ergeben sich aus den Kraftgraden der Muskelgruppen die notwendigen Funktionselemente der Orthese, die den Ausgleich der Einschränkungen durch den verminderten Kraftgrad der jeweiligen muskulären Funktionen übernehmen.
Befundung bei Lähmung durch Erkrankungen oder Verletzungen des spinalen/peripheren Nervensystems
Lähmungen durch Erkrankungen oder Verletzungen des spinalen oder peripheren Nervensystems sind z. B. Querschnittlähmungen und treten auch bei Spina bifida, Poliomyelitis und der Charcot-Marie-Tooth-Erkrankung auf. Bei dieser Gruppe der Lähmungen ist die Einbeziehung der Kraftgrade der großen Muskelgruppen von elementarer Bedeutung, um bei der Konfiguration der Orthese die notwendigen Orthesenfunktionen festzulegen.
Befundung bei Lähmung durch Erkrankungen oder Verletzungen des zentralen Nervensystems
Lähmungen durch Erkrankungen oder Verletzungen des zentralen Nervensystems (z. B. Cerebralparese, Schädel-Hirn-Trauma, Schlaganfall und Multiple Sklerose).
Bei der Festlegung der notwendigen Funktionen einer Orthese ist es sinnvoll, die Gruppe der Lähmungen durch Erkrankungen oder Verletzungen des zentralen Nervensystems von der Gruppe der Lähmungen durch Erkrankungen oder Verletzungen des spinalen oder peripheren Nervensystems getrennt zu betrachten. Falsche motorische Impulse vom zentralen Nervensystem resultieren häufig in deutlich sichtbaren Abweichungen des Gangbildes.[14][15] Die notwendigen Funktionen einer Orthese lassen sich in dieser Gruppe der Lähmungen deshalb nur bedingt über die Ermittlung der Kraftgrade der sechs großen Muskelgruppen festlegen. Selbst bei Ergebnissen mit hohen Kraftgraden können bei diesen Lähmungen aufgrund der Fehlsteuerungen des zentralen Nervensystems Störungen des Gangbildes erkennbar sein.
Cerebralparese und Schädel-Hirn-Trauma
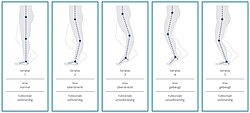
Bei gehfähigen Patienten mit Lähmungen durch Cerebralparese und Schädel-Hirn-Trauma wird zur Bestimmung der notwendigen Funktionen einer Orthese, im Rahmen der Patientenbefundung das Gangbild analysiert.[16][17] Eine Möglichkeit zur Beurteilung stellt die Klassifizierung nach der „Amsterdam Gait Classification“ dar. Nach dieser Klassifikationsmethode werden 5 Gangtypen beschrieben. Zur Beurteilung des Gangbildes wird der Patient visuell oder über eine Videoaufzeichnung von der Seite des zu beurteilenden Beines betrachtet. Zu dem Zeitpunkt, an dem sich das zu betrachtende Bein in der mittleren Standphase befindet und das nicht zu betrachtende Bein in der mittleren Schwungphase, wird einerseits der Kniewinkel und zusätzlich der Kontakt des Fußes zum Boden beurteilt.[16]
Beim Gangtyp 1 ist der Kniewinkel normal und der Fußkontakt vollständig. Beim Gangtyp 2 ist der Kniewinkel überstreckt und der Fußkontakt vollständig. Beim Gangtyp 3 ist der Kniewinkel überstreckt und der Fußkontakt unvollständig (nur auf dem Vorfuß). Beim Gangtyp 4 ist der Kniewinkel gebeugt und der Fußkontakt unvollständig (nur auf dem Vorfuß). Beim Gangtyp 5 ist der Kniewinkel gebeugt und der Fußkontakt vollständig.
Die Gangtypen 3 und 4 werden auch als Steppergang bezeichnet und der Gangtyp 5 wird auch Kauergang genannt.
Patienten mit Lähmungen durch Cerebralparese oder Schädel-Hirn-Trauma werden meist mit einer Knöchel-Fuß-Orthese (AFO) versorgt. Die in der Orthese zu verwendenden Funktionselemente sind die Gleichen wie die Funktionselemente einer AFO zum Ausgleich bei Lähmungen großer Muskelgruppen. Allerdings ist es wichtig zu verstehen, dass die Muskelgruppen nicht gelähmt sind, sondern mit falschen Impulsen vom Gehirn versorgt werden. Das kompensatorische Gangbild ist eine unbewusste Reaktion auf die fehlende Sicherheit beim Stehen oder Gehen, weshalb sich das Gangbild mit zunehmendem Alter meist verschlechtert.[18] Werden die richtigen Funktionselemente in die Orthese integriert, die sowohl die physiologische Beweglichkeit erhalten, als auch Sicherheit beim Stehen und Gehen geben, können die notwendigen motorischen Impulse gesetzt werden, um neue cerebrale Verknüpfungen zu schaffen.[19] Das Ziel einer orthetischen Versorgung ist die bestmögliche Annäherung an das physiologische Gangbild.[20]
Schlaganfall

Bei Lähmungen nach einem Schlaganfall wird eine schnelle Hilfsmittelversorgung mit Orthesen angestrebt.[21] Häufig sind Gehirnareale betroffen, in denen sich „Programme“ zur Steuerung des Bewegungsapparates befinden.[22][23][24] Mit Hilfe einer Orthese soll physiologisches Stehen und Gehen wieder erlernt werden, zudem können Folgeerscheinungen durch ein falsches Gangbild verhindert werden.[25] Um bei der Konfiguration der Orthese die richtigen Funktionselemente zu berücksichtigen, ist es wichtig zu verstehen, dass die Muskelgruppen nicht gelähmt, sondern vom Gehirn mit falschen Impulsen versorgt werden, weshalb ein Muskelfunktionstest nach Vladimir Janda zu falschen Ergebnisse bei der Beurteilung der Steh- und Gehfähigkeit führen kann.
Eine wichtige Grundvoraussetzung zur Wiedererlangung der Gehfähigkeit ist es, dass der Patient frühzeitig trainiert, sicher und gut ausbalanciert beidbeinig stehen zu können. Eine Orthese mit Funktionselementen zur Unterstützung der Balance und Sicherheit beim Stehen und Gehen, kann bereits in das Therapiekonzept integriert werden, um die ersten Stehübungen zu unterstützen. Dadurch wird die Arbeit zur frühen Mobilisierung des Patienten erleichtert. Werden die richtigen Funktionselemente in die Orthese integriert, die sowohl die physiologische Beweglichkeit erhalten, als auch Sicherheit beim Stehen und Gehen geben, können die notwendigen motorischen Impulse gesetzt werden, um neue cerebrale Verknüpfungen zu schaffen.[19] Klinische Studien belegen den hohen Stellenwert von Orthesen in der Schlaganfallrehabilitation.[26]
Patienten mit Lähmungen nach einem Schlaganfall werden häufig mit einer Knöchel-Fuß-Orthese (AFO) versorgt.
Nach einem Schlaganfall kann es vorkommen, dass lediglich die Dorsalextensoren mit falschen Impulsen des zentralen Nervensystems versorgt werden, was aufgrund einer unzureichenden Fußhebung beim Gehen in der Schwungphase zur Gefahr des Stolperns führen kann. In diesen Fällen kann eine Orthese hilfreich sein, die lediglich über Funktionselemente zur Unterstützung der Dorsalextensoren verfügt. Eine solche Orthese wird auch Fußheberorthese genannt. Allerdings ist es sinnvoll bei der Konfiguration einer solchen Fußheberorthese einstellbare Funktionselemente zur Einstellung des Widerstandes zu berücksichtigen, die es ermöglichen, die passive Absenkung des Vorfußes (Plantarflexion) bei der Belastungsübernahme an die exzentrische Arbeit der Dorsalextensoren anzupassen.[8][9]
Häufig wird die Muskelgruppe der Plantarflexoren mit falschen Impulsen des zentralen Nervensystems versorgt, was zu Unsicherheit beim Stehen und Gehen führt. Das kompensatorische Gangbild ist eine unbewusste Reaktion auf die fehlende Sicherheit.[18] Bei der Konfiguration einer Orthese müssen in diesen Fällen Funktionselemente berücksichtigt werden, die die Sicherheit beim Stehen und Gehen wieder herstellen können. Eine Fußheberorthese ist in solchen Fällen nicht geeignet, um die fehlende Sicherheit wieder herzustellen, da sie nur über Funktionselemente verfügt, die zum Ausgleich der funktionellen Abweichungen bei Schwäche der Dorsalextensoren verfügt.
Bei bereits gehfähigen Patienten mit Lähmungen nach Schlaganfall gibt es die Möglichkeit, im Rahmen der Patientenanamnese das Gangbild zu analysieren, um die optimalen Funktionen einer Orthese zu bestimmen. Eine Möglichkeit zur Beurteilung ist die Klassifizierung nach der „N.A.P. Gait Classification“. N.A.P. ist ein physiotherapeutisches Behandlungskonzept.[27] Nach dieser Klassifizierung werden 4 Gangtypen beschrieben. Man beurteilt das Gangbild in der Gangphase, in der sich das zu betrachtende Bein in der mittleren Standphase befindet und das nicht zu betrachtende Bein in der mittleren Schwungphase.
Im ersten Schritt wird der Patient zur Beurteilung des Gangbildes visuell oder über eine Videoaufzeichnung von der Seite des zu beurteilenden Beines betrachtet. Beim Gangtyp 1 ist der Kniewinkel überstreckt. Beim Gangtyp 2 ist der Kniewinkel gebeugt.
Anschließend wird der Patient von vorne betrachtet. Steht der Vorfuß auf der Fußaußenkante, womit eine optische O-Stellung im Knie einhergeht, wird dem Gangtyp ein a angefügt. Man bezeichnet diese Fußstellung als Inversion. Steht der Patient auf der Fußinnenkante, womit eine optische X-Stellung im Knie einhergeht, wird dem Gangtyp ein b angefügt. Man bezeichnet diese Fußstellung als Eversion.
So lassen sich die Patienten nach den Gangtypen 1a, 1b, 2a oder 2b klassifizieren. Das Ziel einer orthetischen Versorgung bei gehfähigen Patienten ist die bestmögliche Annäherung an das physiologische Gangbild.
Multiple Sklerose
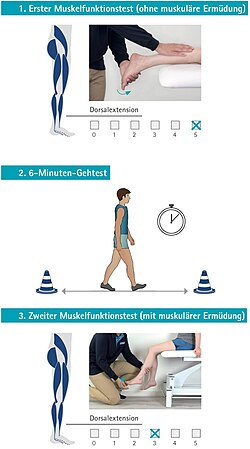
Bei Lähmungen durch Multiple Sklerose sollten im Rahmen der Patientenbefundung, genau wie bei Erkrankungen oder Verletzungen des spinalen/peripheren Nervensystems die Kraftgrade der sechs großen Muskelgruppen des betroffenen Beines bestimmt werden, um die notwendigen Funktionen einer Orthese festzulegen. Jedoch kann bei Patienten mit Multipler Sklerose eine über das physiologische Maß hinausgehende muskuläre oder kognitive Ermüdbarkeit auftreten. Diese Ermüdbarkeit wird Fatigue genannt. Die Fatigue kann mehr oder weniger stark ausgeprägt sein und je nach Ausprägung zu deutlichen Einschränkungen im Alltag führen. Anhaltende Belastungen (z. B. Gehen) rufen eine Verschlechterung der Muskelfunktion hervor und wirken sich maßgeblich auf die räumlichen und zeitlichen Parameter beim Gehen aus, indem sich beispielsweise die Kadenz und die Schrittgeschwindigkeit deutlich verringern.[28][29][30] Die Fatigue kann im Rahmen der Patientenanamnese bei der Bestimmung der Kraftgrade der sechs großen Muskelgruppen, durch die Anwendung eines standardisierten Gehtests berücksichtigt werden. Hierfür eignet sich der 6-Minuten-Gehtest.[31] Der Muskelfunktionstest nach Vladimir Janda wird in Kombination mit dem 6-Minuten-Gehtest in folgenden Schritten durchgeführt:
- erster Muskelfunktionstest (ohne muskuläre Ermüdung)
- 6-Minuten-Gehtest und direkt im Anschluss
- zweiter Muskelfunktionstest (mit muskulärer Ermüdung)
Durch diese Abfolge aus Muskelfunktionstest und 6-Minuten-Gehtest wird geprüft, ob sich eine kontrollierte muskuläre Ermüdung herbeiführen lässt. Sollte der Test ergeben, dass eine muskuläre Ermüdbarkeit vorliegt, dann sollten die Kraftgrade unter Berücksichtigung der gemessenen Ermüdung bei der Festlegung der Funktionselemente in die Planung einer Orthese einfließen.
Funktionelle Abweichungen bei Lähmung großer Muskelgruppen
Lähmung der Dorsalextensoren – Bei Lähmung der Dorsalextensoren (Peroneuslähmung) kommt es zum sogenannten Fallfuß. Der Fuß kann vom Patienten beim Gehen während der Schwungphase nur unzureichend angehoben werden, da die dafür notwendige konzentrische Arbeit der Dorsalextensoren nicht aktiviert werden kann. Es besteht die Gefahr zu stolpern. Außerdem kann der Patient die Stoßdämpfung beim Gehen (Gangphase Belastungsübernahme) nicht beeinflussen, da die exzentrische Arbeit der Dorsalextensoren eingeschränkt ist. Über den Fersenkipphebel klappt der Vorfuß zu schnell auf den Boden, was ein hörbares Geräusch verursacht oder der Fuß berührt den Boden nicht zuerst mit der Ferse, wodurch die Schrittabwicklung gestört ist.[32]
Lähmung der Plantarflexoren – Bei Lähmung der Plantarflexoren wird der Vorfußhebel muskulär nur unzureichend oder gar nicht aktiviert. Der Patient kann nicht im Gleichgewicht stehen und muss sich über Hilfsmittel abstützen. Beim Gehen geht Energie verloren. Der zum energiesparenden Gehen notwendige Vorfußhebel in den Gangphasen von der mittleren Standphase bis zur Schwungphasenvorbereitung kann muskulär nicht aktiviert werden. Dadurch kommt es zu einer übertriebenen Dorsalextension im Knöchelgelenk. Der Schwerpunkt des Körpers senkt sich zum Ende der Standphase ab und das Knie des kontralateralen Beines wird übertrieben gebeugt. Bei jedem Schritt muss der Schwerpunkt über das Bein mit dem zu stark gebeugten Knie angehoben werden. Da die Plantarflexoren ihren Ursprung über dem Kniegelenk haben, wirken sie auch kniestreckend in der Standphase.[33]
Lähmung der Knieextensoren – Bei Lähmung der Kniextensoren besteht ein erhöhtes Risiko zu stürzen. Die natürliche Kniebeugung wird beim Gehen (frühe Standphasen) zwischen Belastungsübernahme bis mittlere Standphase nur unzureichend oder gar nicht gesichert. Zur Kniesicherung entwickelt der Patient kompensatorische Mechanismen, die zu einem falschen Gangbild führen. So findet der Anfangskontakt des Standbeines mit dem Vorfuß und nicht mit der Ferse statt um die kniebeugende Wirkung des Fersenkipphebels zu umgehen. Eine weitere Möglichkeit zur Kompensation bei Lähmung der Knieextensoren ist die übertriebene Aktivierung der Plantarflexoren, wodurch das Kniegelenk in die Streckung oder sogar in die Hyperextension gezogen wird.[34]
Lähmung der Knieflexoren – Bei Lähmung der Knieflexoren ist beim Gehen die Schwungphasenvorbereitung erschwert.[35]
Lähmung der Hüftflexoren – Bei Lähmung der Hüftflexoren ist beim Gehen die Schwungphasenvorbereitung und das Vorschwingen des Beines in der Schwungphase erschwert.[35]
Lähmung der Hüftextensoren – Die Hüftextensoren unterstützen durch die hüftstreckende Wirkung die Kniesicherung gegen Kniebeugung beim Gehen (frühe Standphasen zwischen Belastungsübernahme bis mittlere Standphase). Bei Lähmung der der Hüftextensoren besteht ein Risiko zu stürzen.[36]
Funktionselemente bei Lähmung großer Muskelgruppen
Die Funktionselemente einer Orthese sichern die Beuge- und Streckbewegungen des Knöchelgelenkes, des Kniegelenkes und des Hüftgelenkes. Sie korrigieren und steuern die Bewegungen und sichern die Gelenke gegen ungewollte Fehlbewegungen, z. B. um Stürze beim Stehen oder Gehen zu vermeiden.
Funktionselemente bei Lähmung der Dorsalextensoren – Bei Lähmung der Dorsalextensoren soll eine Orthese die Funktion der Fußhebung in der Schwungphase übernehmen, um die Gefahr zu verringern, dass der Patient stolpert. Eine Orthese, die nur über ein Funktionselement zur Fußhebung verfügt, um eine isolierte schlaffe Lähmung der Dorsalextensoren auszugleichen, wird auch Fußheberorthese genannt. Sollten weitere Muskelgruppen, wie z. B. die Plantarflexoren im Kraftgrad eingeschränkt sein, müssen weitere Funktionselemente berücksichtigt werden. Eine AFO vom Typ Fußheberorthese ist deshalb zur Versorgung von Patienten mit eingeschränktem Kraftgrad weiterer Muskelgruppen nicht geeignet. Zusätzlich soll über die Fußhebung durch die Orthese ein Anfangskontakt mit der Ferse erreicht werden. Bei geringen Kraftgraden der Dorsalextensoren sollten außerdem dynamische Funktionselemente, bei denen der Widerstand der Plantarflexion eingestellt werden kann, die Kontrolle der Vorfußabsenkung übernehmen. Sie sollten an die funktionelle Abweichung der Dorsalextensoren angepasst werden können, um in der Gangphase der Belastungsübernahme die Stoßdämpfung über den Fersenkipphebel der Orthese zu korrigieren, ohne dabei die Plantarflexion zu blockieren. Statische Funktionselemente mit einer Blockierung der Plantarflexion des Knöchelgelenkes, führen während der Belastungsübernahme zu einer übertriebenen Flexion im Knie- und Hüftgelenk und dadurch zu einem erhöhten Energieverbrauch beim Gehen, weshalb eine solche technische Lösung aufgrund neuerer technischer Alternativen nicht empfehlenswert ist.[8][37][38][39]
Funktionselemente bei Lähmung der Plantarflexoren – Zum Ausgleich des verringerten Kraftgrades der Plantarflexoren muss die Orthese große Kräfte übernehmen, die sonst die kräftige Muskelgruppe der Plantarflexoren übernimmt. Die Kräfte in der Orthese werden ganz ähnlich wie bei einem Skistiefel beim Skiabfahrtslauf über die Funktionselemente Fußteil, Knöchelgelenk und Unterschenkelschale übernommen. Vorzugsweise sollten dynamische Funktionselemente zur Sicherung der Dorsalextension im Bereich des Knöchelgelenkes eingesetzt werden. Statische Funktionselemente würden die Dorsalextension komplett blockieren. Eine komplette Blockierung der Dorsalextension müsste durch Kompensationsbewegungen im Oberkörper ausgeglichen werden, was einen erhöhten Energieaufwand beim Gehen zur Folge hätte.[11] Der Widerstand des Funktionselementes zur Sicherung gegen eine ungewollte Dorsalextension sollte dem Kraftgrad der Plantarflexoren angepasst werden können. Bei sehr geringem Kraftgrad der Plantarflexoren muss der Widerstand des Funktionselementes zur Sicherung gegen die ungewollte Dorsalextension sehr groß sein, um die eingeschränkte Funktion der Plantarflexoren ausgleichen zu können.[8][11][12] Einstellbare Funktionselemente einer Orthese ermöglichen die exakte Anpassung des Widerstandes an den Kraftgrad und wissenschaftliche Studien kommen zu den Empfehlungen, dass der Widerstand der Orthese bei Patienten mit einer Lähmung oder Schwächung der Plantarflexoren einstellbar sein sollte.[9][10]
Funktionselemente bei Lähmung der Knieextensoren und Hüftextensoren – Bei Lähmung der Knieextensoren oder der Hüftextensoren muss die Orthese die fehlende Kniesicherung übernehmen. Je nach Kraftgrad dieser beiden Muskelgruppen werden unterschiedliche kniesichernde Funktionselemente in die Orthese integriert. Zum Ausgleich fehlender Funktionen bei mittleren Werten des Kraftgrades können frei bewegliche mechanische Kniegelenke mit Verlagerung des mechanischen Drehpunktes hinter den anatomischen Kniedrehpunkt ausreichend sein. Bei geringen Werten des Kraftgrades muss die knieflektierende Wirkung beim Gehen (frühe Standphasen zwischen Belastungsübernahme bis mittlere Standphase) durch Funktionselemente übernommen werden, die das Kniegelenk mechanisch gegen ungewollte Knieflexion sichern. Dabei können Standphasensicherungsgelenke zum Einsatz kommen. Diese sperren das Kniegelenk in den frühen Standphasen und geben das Kniegelenk bei der Schwungphasenvorbereitung zur Kniebeugung frei. Mit Standphasensicherungsgelenken kann auf diese Weise trotz mechanischer Sicherung gegen ungewollte Kniebeugung ein natürliches Gangbild erreicht werden. Häufig werden in diesen Fällen auch gesperrte Kniegelenke eingesetzt, die zwar eine gute Sicherungsfunktion haben, allerdings die Kniebeugung beim Gehen in der Schwungphase nicht freigeben. Das Kniegelenk bleibt in der Schwungphase mechanisch blockiert. Patienten mit gesperrten Kniegelenken müssen das Bein auch in der Schwungphase mit steif gestelltem Bein nach vorne schwingen. Das gelingt nur, wenn der Patient kompensatorische Mechanismen entwickelt, z. B. durch Anhebung des Körperschwerpunktes in der Schwungphase (Duchenne-Hinken) oder durch seitliches Ausschwingen des Orthesenbeins (Zirkumduktion). Standphasensicherungsgelenke und gesperrte Gelenke können mechanisch „entriegelt“ werden, so dass das Kniegelenk zum Sitzen gebeugt werden kann.[13]
Knöchel-Fuß-Orthese (AFO) im Bereich der Lähmungsorthesen

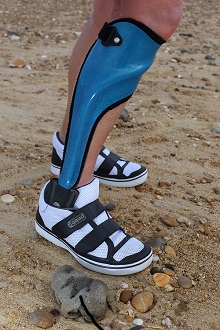
AFO ist die Abkürzung für ankle-foot orthoses; englische Bezeichnung für eine Orthese, die das Knöchelgelenk und den Fuß umspannt.[1] Eine AFO wird im deutschen Sprachgebrauch auch Unterschenkelorthese genannt.[40] Im Bereich der Lähmungsorthesen wird eine AFO vorwiegend bei Einschränkungen der Dorsalextensoren oder der Plantarflexoren eingesetzt.[39][41] Das Knöchelgelenk bildet die Verbindung zwischen der Fußschale und der Unterschenkelschale und kann gleichzeitig alle notwendigen verstellbaren Funktionselemente einer AFO enthalten.
Sollte eine isolierte Lähmung der Dorsalextenoren ohne Funktionseinschränkung der anderen Muskelgruppen vorliegen, kann eine AFO indiziert sein, in die lediglich ein Funktionselement zum Anheben des Vorfußes integriert wird, damit der Patient stolperfrei gehen kann. Eine solche AFO wird auch Fußheberorthese genannt.[42]
Sind die Kraftgrade von weiteren Muskelgruppen, wie zum Beispiel die Plantarflexoren eingeschränkt, müssen zusätzliche Funktionselemente berücksichtigt werden. Eine AFO vom Typ Fußheberorthese ist in solchen Fällen ungeeignet.
Zum Ausgleich einer Lähmung der Dorsalextensoren und der Plantarflexoren können die Orthesenfunktionen über dynamische Funktionselemente je nach Kombination der Lähmungsgrade der beiden Muskelgruppen im Knöchelgelenk der Orthese integriert werden. Die notwendige Beweglichkeit und der Bewegungswiderstand im Sprunggelenk sollten sich über einstellbare Funktionselemente im Sprunggelenk der Orthese gezielt anpassen lassen. So kann die Orthese die Muskelschwächen ausgleichen, um beim Stehen und Gehen Sicherheit zu geben und gleichzeitig größtmögliche Mobilität zuzulassen. Beispielsweise können einstellbare Federeinheiten mit Vorkomprimierung eine exakte Anpassung des statischen Grundwiderstandes und des dynamischen Bewegungswiderstandes an den gemessenen Muskelschwächegrad ermöglichen. Studien zeigen die positiven Auswirkungen dieser Technologien.[8][10][11][12][43] Es ist von großem Vorteil, wenn die Widerstände für diese beiden Funktionselemente getrennt einstellbar sind.[9]
Eine maßgefertigte AFO kann die Funktionsabweichungen der genannten Muskelgruppen ausgleichen. Sie sollte anhand der Patientendaten durch eine Funktions- und Belastungsberechnung so konfiguriert werden, dass sie den funktionellen Anforderungen und den Belastungen entspricht. Bei der Berechnung bzw. Konfiguration werden Funktionsvarianten hinsichtlich der Funktionselemente im Bereich des Sprunggelenks, der Steifigkeit der Fußschale und der Form der Unterschenkelschale optimal auf die individuellen Anforderungen abgestimmt. Die Größe der verwendeten Komponenten wird durch Berechnung ihrer Belastbarkeit passend zu den Belastungsdaten ausgewählt.
Eine AFO mit Funktionselementen zum Ausgleich der Lähmung der Plantarflexoren kann auch bei Lähmungen mit leicht reduziertem Kraftgrad der kniesichernden Muskelgruppen, den Knieextensoren und den Hüftextensoren, eingesetzt werden.
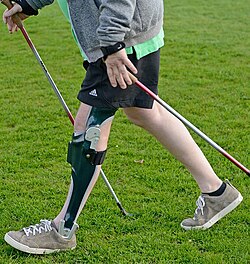
Knie-Knöchel-Fuß-Orthese (KAFO) im Bereich der Lähmungsorthesen
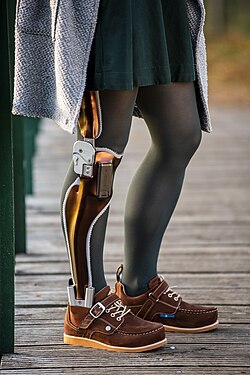
KAFO ist die Abkürzung für knee-ankle-foot orthoses; englische Bezeichnung für eine Orthese, die das Knie, das Knöchelgelenk und den Fuß umspannt.[1] Eine KAFO wird im deutschen Sprachgebrauch auch Oberschenkelorthese genannt.[40] Im Bereich der Lähmungsorthesen wird eine KAFO bei Einschränkungen der Knieextensoren oder Hüftextensoren eingesetzt.[41][44][45] Das Orthesengelenk auf Höhe des Knöchelgelenkes bildet die Verbindung zwischen der Fußschale und der Unterschenkelschale und das Orthesengelenk auf Höhe des Kniegelenkes bildet die Verbindung zwischen der Unterschenkelschale und der Oberschenkelschale.
Eine KAFO kann grob in drei Varianten untergliedert werden. Diese Varianten unterscheiden sich im Wesentlichen über die Funktion des eingesetzten mechanischen Kniegelenkes: „Kniegelenk gesperrt“, „Kniegelenk nicht gesperrt“ oder „Kniegelenk gesperrt und entsperrt“.
KAFO mit gesperrtem Kniegelenk - Das mechanische Kniegelenk einer KAFO mit gesperrtem Kniegelenk ist beim Stehen gesperrt und auch beim Gehen sowohl in der Standphase, als auch in der Schwungphase gesperrt, um die notwendige Stabilität beim Stehen und Gehen zu erreichen. Zum Sitzen kann der Anwender das Kniegelenk entsperren. Beim Gehen mit einer KAFO mit gesperrtem Kniegelenk ist es für den Anwender schwierig, das Bein in der Schwungphase nach vorne zu schwingen. Um nicht zu stolpern, muss das Bein seitlich zur Bewegungsrichtung in Form eines Kreisbogens nach vorne geschwungen werden (Zirkumduktion) oder die Hüfte des betroffenen Beines muss unnatürlich angehoben werden, um das Vorschwingen des steif gestellten Beines auf diese Weise zu erreichen. Jede dieser falschen Gangbilder können zu Folgekrankheiten im Knochen- und Muskelsystem führen. In jedem Fall führen solche kompensatorischen Bewegungsmuster zu einem erhöhten Energieverbrauch beim Gehen. In dem Film Forrest Gump wird eindrucksvoll dargestellt, wie die Hauptfigur Forrest Gump durch solche Orthesen in seinem Bewegungsdrang zusätzlich behindert wird. Jahrhundertelang wurde eine KAFO mit mechanischen Kniegelenken gebaut, die das Knie des gelähmten Beins steif stellten. Auch heutzutage sind derartige orthetische Versorgungen noch üblich. Typische Benennungen für eine KAFO mit gesperrtem Kniegelenk sind unter anderem „KAFO mit Schweizer Sperre“ oder „KAFO mit Fallschlosssperre“.
KAFO mit nicht gesperrtem Kniegelenk - Das mechanische Kniegelenk einer KAFO mit nicht gesperrtem Kniegelenk ist beim Stehen frei beweglich und auch beim Gehen sowohl in der Standphase, als auch in der Schwungphase frei beweglich, um ein stolperfreies Durchschwingen des Beins mit der dafür notwendigen Kniebeugung von ca. 60° zu ermöglichen. Zum Sitzen braucht der Anwender das Kniegelenk nicht entsperren. Eine KAFO mit nicht gesperrtem Kniegelenk kann lähmungsbedingte Unsicherheiten beim Stehen und Gehen nur im geringen Maße ausgleichen. Um die Sicherungsfunktion zu erhöhen, kann ein Orthesenkniegelenk mit einer Rückverlagerung des Drehpunktes in der KAFO eingebaut werden. Allerdings sollte auch eine KAFO mit nicht gesperrtem Kniegelenk und Drehpunktrückverlagerung nur bei geringfügiger Lähmung der Knie- und Hüftextensoren eingesetzt werden. Bei schwerwiegenderen Lähmungen mit geringen Kraftgraden dieser Muskelgruppen besteht ein erhebliches Risiko zu stürzen. Eine typische Benennung für eine KAFO mit nicht gesperrtem Kniegelenk ist unter anderem „KAFO mit Kniegelenk zur Bewegungsführung“.
KAFO mit gesperrtem und entsperrtem Kniegelenk - Das mechanische Kniegelenk einer KAFO mit gesperrtem und entsperrtem Kniegelenk ist beim Gehen in der Standphase gesperrt.[46] In der Standphase wird so die notwendige Stabilität und Sicherheit für den Anwender erreicht. In der Schwungphase wird das Kniegelenk automatisch entsperrt. Durch die Entsperrung in der Schwungphase kann das Bein stolperfrei durchgeschwungen werden. Um ohne Kompensationsmechanismen stolperfrei und energieeffizient gehen zu können, sollte das eingesetzte mechanische Kniegelenk in der Schwungphase eine Kniebeugung von ca. 60° ermöglichen. Erste vielversprechende Entwicklungen von automatischen Kniegelenken, bzw. Standphasensicherungs-Kniegelenken entstanden in den 1990er Jahren. Anfangs waren es automatisch mechanische Konstruktionen, welche die Sperrung und Entsperrung übernahmen. Inzwischen werden automatisch elektromechanische und automatisch elektrohydraulische Systeme angeboten, die das Stehen und Gehen immer sicherer und komfortabler werden lassen. Für eine KAFO mit gesperrtem und entsperrtem Kniegelenk werden diverse Benennungen verwendet. Typische Benennungen sind „KAFO mit automatischem Kniegelenk“ oder „KAFO mit Standphasensicherungs-Kniegelenk“. In wissenschaftlichen Artikeln wird häufig die englische Benennung Stance-Control-Orthoses SCO verwendet. Dadurch ist auch die deutsche Übersetzung Standphasenkontrollierte Orthese üblich geworden. Die beiden zuletzt genannten Benennungen weichen von der Klassifikation der ICS ab, weshalb eine der beiden zuerst genannten Benennungen vorzuziehen sind.
Die Funktionselemente zum Ausgleich einer Lähmung der Dorsalextensoren und einer Lähmung der Plantarflexoren können über dynamische Funktionselemente je nach Kombination der Lähmungsgrade der beiden Muskelgruppen im Knöchelgelenk der Orthese integriert werden. Es ist von großem Vorteil, wenn die Widerstände für diese beiden Funktionselemente getrennt einstellbar sind.[9]
Die Funktionselemente zum Ausgleich einer Lähmung der kniesichernden Muskelgruppen, den Knieextensoren und den Hüftextensoren, werden über kniesichernde Funktionselemente im Kniegelenk der Orthese integriert.
Über die Kombinationsvielfalt unterschiedlicher Varianten bei der Steifigkeit der Fußschale, den unterschiedlichen Varianten der Funktionselemente eines dynamischen Knöchelgelenkes, den Varianten bei der Form der Unterschenkelschale und den Funktionselementen eines Kniegelenkes kann eine KAFO die Einschränkungen der benannten Muskelgruppen ausgleichen.[41]
Hüft-Knie-Knöchel-Fuß-Orthese (HKAFO) im Bereich der Lähmungsorthesen
HKAFO ist die Abkürzung für hip-knee-ankle-foot orthoses; englische Bezeichnung für eine Orthese, die das Hüftgelenk, das Knie, das Knöchelgelenk und den Fuß umspannt.[1] Im Bereich der Lähmungsorthesen wird eine HKAFO bei Einschränkungen der beckenstabilisierenden Rumpfmuskulatur eingesetzt.[41][47]
Entlastungsorthesen

Entlastungsorthesen[48] werden z. B. sowohl bei Degeneration als auch nach Verletzungen von Gelenken eingesetzt. Dazu gehören z. B. Bänderrisse und Verschleiß von Gelenken. Auch nach Operationen, wie einem vollständigen Ersatz eines Gelenkes oder Operationen an der Gelenkstruktur oder anderweitigen Operationen an knöchernen, muskulären Strukturen oder Operationen an den Gelenkbändern werden Entlastungsorthesen eingesetzt.[49][50]
Entlastungsorthesen werden auch zur Fixierung z. B. bei Formfehlern oder Deformationen eingesetzt. Einlagen in Schuhen z. B. können eine Funktion zur Reklination haben.
Knöchel-Fuß-Orthese (AFO) im Bereich der Entlastungsorthesen
AFO ist die Abkürzung für ankle-foot orthoses; englische Bezeichnung für eine Orthese, die das Knöchelgelenk und den Fuß umspannt.[1] Eine AFO wird im deutschen Sprachgebrauch auch Sprunggelenkorthese, Knöchelorthese oder Unterschenkelorthese genannt.[40][51] Im Bereich der Entlastungsorthesen wird eine AFO z. B. bei Verletzungen der Bänder eingesetzt, die das Sprunggelenk stabilisieren.[51]
Knie-Knöchel-Fuß-Orthese (KAFO) im Bereich der Entlastungsorthesen
KAFO ist die Abkürzung für knee-ankle-foot orthoses; englische Bezeichnung für eine Orthese, die das Knie, das Knöchelgelenk und den Fuß umspannt.[40] Eine KAFO wird im deutschen Sprachgebrauch auch Oberschenkelorthese genannt.[2] Im Bereich der Entlastungsorthesen kann eine KAFO z. B. nach einem operativen Ersatz des Kniegelenkes eingesetzt werden.[49]
Knie-Orthese (KO) im Bereich der Entlastungsorthesen
KO ist die Abkürzung für knee orthoses; englische Bezeichnung für eine Orthese, die das Knie umspannt.[1] Eine KO wird im deutschen Sprachgebrauch auch Knieorthese genannt.[52] Knieorthesen werden z. B. bei Instabilitäten durch Bandverletzungen eingesetzt.
Der Drehpunkt des anatomischen Kniegelenkes wandert aufgrund der Gelenkform und der Verbindung durch die Kreuzbänder auf einer Polkurve. Da sich dieser Drehpunkt nicht bei jedem Menschen auf der gleichen Polkurve bewegt, wird zum Bau einer Knieorthese ein Kompromissdrehpunkt berechnet. Um den Bandapparat des Kniegelenkes nicht unnötig zu belasten, werden bei der Herstellung einer Knieorthese Gelenke eingesetzt, deren Drehpunkt bei Beuge- und Streckbewegungen des Kniegelenkes ähnlich der Polkurve ein wenig vor beziehungsweise zurück wandert. Der Drehpunkt dieser mechanischen Gelenke (z. B. Zahnsegmentgelenke) wird auf dem Kompromissdrehpunkt platziert. Sie dienen der gelenkigen Verbindung zwischen Unterschenkelschale und Oberschenkelschale. Bei Sportverletzungen werden Knieorthesen entweder zur langfristigen Gelenkstabilisierung oder zu einer kurzfristigen Entlastung, z. B. nach einer Kreuzbandplastik eingesetzt.[53] Für die langfristige Gelenkstabilisierung werden häufig maßgefertigte Knieorthesen hergestellt. Je nachdem, welches Band verletzt ist, wird die Konstruktion der Knieorthese so ausgelegt, dass die Knieorthese die Kräfte übernimmt, die das beschädigte Band nicht mehr übernehmen kann.[54] Ohne Operation können viele Sportarten nur noch durch die entlastende Funktion einer Knieorthese ausgeübt werden.[50]
Auch bei der Volkskrankheit Gonarthrose können Knieorthesen vielfältig eingesetzt werden.[55]
Bandagen
Bandagen, die zum Bereich der Orthesen gehören, sind so genannte Stützbandagen, die die Gelenke vor Überbeanspruchung schützen sollen. Im Sport werden Bandagen zum Schutz von Knochen und Gelenken eingesetzt. Sie bestehen meistens aus Textilien, in die zum Teil stützende Elemente eingearbeitet sind. Die stützenden Funktionen sind im Vergleich zu Lähmungs- und Entlastungsorthesen gering. Bandagen sollen auch propriozeptive Effekte erzielen. Auch die Bandagen werden nach Körperregionen klassifiziert.[56]
Orthesen für die oberen Extremitäten
Alle Orthesen die die Hand, das Handgelenk, den Unterarm, das Ellenbogengelenk, den Oberarm oder das Schultergelenk betreffen gehören zur Kategorie der Orthesen für die oberen Extremitäten.[1][57] Bei Patienten, die nach einem geschlossenen Oberarmschaftbruch mit einer Orthese behandelt wurden zeigten sich in einer Studie dem Ergebnis operativer Methoden vergleichbare Erfolge.[58][59]
Orthesen für den Rumpf
Alle Orthesen, die den Rumpf und Hals betreffen gehören in die Kategorie der Orthesen für den Rumpf. Orthesen, die das Hüftgelenk, das Schultergelenk und den Kopf betreffen gehören nicht in die Kategorie der Orthesen für den Rumpf.[1][60]
Man unterscheidet passive und aktive Rumpforthesen. Passive Rumpforthesen sind sogenannte Stützkorsetts, die vorrangig die Aufgabe der Entlastung, Unterstützung und Bettung vorwiegend bei Schmerzpatienten und Patienten mit instabilen Wirbelsäulen haben. Die aktiven Rückenorthesen sollen zur aktiven Korrektur der Fehlstatik der Wirbelsäule z. B. bei Skoliose, Kyphose, Morbus Scheuermann, Hyperlordose und Osteoporose animieren. Dies geschieht am wirksamsten zur Wachstumslenkung bei Kindern und Jugendlichen. Aber auch Erwachsene können mit aktiven Rumpforthesen Haltungsverbesserung und Schmerzlinderung bei Wirbelsäulenproblemen erreichen. Passive Stützkorsette sind zwar bequemer, können jedoch eine Schwächung der Rückenmuskulatur und damit eine gewisse Abhängigkeit verursachen. Orthopädische Korsette werden als Rumpf- bzw. Rückenorthesen bezeichnet.
Orthesen für den Kopf
Alle Orthesen, die den Kopf betreffen, gehören in die Kategorie der Orthesen für den Kopf, zum Beispiel eine Art Helm zur Korrektur einer Schädelasymmetrie.[61] Orthesen, die den Hals (Cervicalbereich) betreffen, gehören nicht in die Kategorie der Orthesen für den Kopf.[1]
Nachteile und Risiken von herkömmlichen Orthesen gegenüber modernen Orthesen
Ein Nachteil und Risiko von herkömmlichen Orthesen ist, dass häufig die Ruhigstellung von Gelenken angestrebt wurde, was zugleich die Muskulatur um das Gelenk herum schwächer werden lässt.[62] Demgegenüber haben Orthesenfunktionen über dynamische Funktionselemente den Nachteil, dass diese zusätzlichen Aufwand für die Patienten verursachen, da diese schwerer sein können, als herkömmliche Orthesen. Moderne Materialien und moderne Herstellungstechniken können diesen Nachteil allerdings nahezu ausgleichen. Es gibt Fälle, bei denen Orthesen wie Fußheberorthesen zwar eine hervorragende Möglichkeit zur Kompensation der mit der Fußheberschwäche verbundenen Muskelschwäche sind, jedoch keine vollständige Genesung fördern. Im Jahr 2006 führten Romkes et al. an der Uniklinik Basel vergleichende Ganganalysen durch. Dabei maßen sie elektromyographisch die Muskelaktivität des M. tibialis anterior beim Tragen einer herkömmlichen Orthese, einer sogenannten „Hinged AFO (HAFO)“, mit gelenkiger Verbindung. Diese gelenkige Verbindung ist jedoch kein modernes Orthesengelenk mit integrierten Funktionselementen. Diese herkömmliche Orthese reduzierte die Muskelaktivität gegenüber dem Barfußgehen bei wichtigen Abrollbewegungen wie dem Fersenauftritt um bis zu über 50 Prozent.[63] Anstatt die betroffenen Nervenbahnen zu rehabilitieren, behandeln herkömmliche Orthesen zumeist rein die äußerlichen physischen Symptome. Patienten mit herkömmlichen Orthesen müssen ihr Gehirn dann nicht mehr für die Ansteuerung bestimmter Funktionsbereiche nutzen, wie beispielsweise die mit dem Anheben der Zehen verbundenen Nervenbahnen. So werden über einen langen Zeitraum diese ungenutzten Nervenbahnen zunehmend schwächer. Dies kann zu einer erlernten Nichtverwendung führen, bei der das Gehirn bemerkt, dass es eine Funktion nicht mehr durchführen muss, und sich entscheidet, dass die Aufrechterhaltung dieser Fähigkeit nicht mehr notwendig ist.[64] Demgegenüber fördern moderne Orthesen mit gut ausgewählten Funktionselementen die Plastizität des neurologischen Systems.
Rechtsanspruch auf die Versorgung mit einer Orthese
Der Rechtsanspruch auf die Versorgung mit einer Orthese ist in den jeweiligen Staaten unterschiedlich geregelt.
Deutschland
In Deutschland wird der Rechtsanspruch zur Übernahme der Kosten durch die gesetzliche Krankenversicherung für Orthesen über das Sozialgesetzbuch (SGB) § 33 Hilfsmittel geregelt.[65]
Auch eine maßgefertigte Orthese ist ein orthopädisches Hilfsmittel. Der Versicherte hat Anspruch auf die Versorgung mit einer maßgefertigten Orthese, wenn sie erforderlich ist um den Erfolg der Krankenbehandlung zu sichern, einer drohenden Behinderung vorzubeugen oder eine Behinderung auszugleichen.
Der Versicherte darf nach § 33 Absatz 6 den Leistungserbringer, also das Sanitätshaus, bzw. die Orthopädische Werkstatt frei wählen. Der behandelnde Arzt oder die Krankenkasse dürfen die medizinische Verordnung weder einem Leistungserbringer zuweisen, noch darf der Versicherte dahingehend beeinflusst werden, Verordnungen bei einem Leistungserbringer einzulösen, sofern die medizinische Notwendigkeit im Einzelfall keine Empfehlung notwendig macht.
Die Versorgung mit einer maßgefertigten Orthese und deren Einzelkomponenten ist im Hilfsmittelverzeichnis unter der Produktgruppe 23.99.xx.xxx erfasst.[66] Damit sind die grundlegenden Voraussetzungen von § 139 Absatz 1 für die Versorgung mit einer maßgefertigten Orthese erfüllt.[67][68] Die Orthese muss die in § 139 Absatz 2 definierten Anforderungen an die Qualität der Versorgung und der eingesetzten Produkte erfüllen.
Eine Fehlinformation der kassenärztlichen Vereinigung, die zu einer weiterhin weit verbreiteten Fehleinschätzung bei den niedergelassenen Ärzten führte, wurde vom Bundesfachverband Medizinprodukteindustrie (BVMed) richtiggestellt. Die Verordnung von Orthesen belasten nicht das Arznei-, Verband- oder Heilmittelbudget.[69]
Österreich
Schweiz
Siehe auch
Weblinks
- Literatur von und über Orthese im Katalog der Deutschen Nationalbibliothek
-
Unterschenkelorthese zur Nachbehandlung von Sprunggelenkfrakturen. Die Beweglichkeit kann von −15° bis +30° freigegeben werden.
-
Knieorthese zur Behandlung eines Kreuzbandrisses. Die Beweglichkeit kann eingeschränkt werden.
-
Handorthese zur Nachbehandlung von Beugesehnenverletzungen. Durch Federzüge werden die Finger passiv gebeugt. Eine Freigabe der Beweglichkeit des Handgelenks ist in verschiedenen Radien möglich.
Einzelnachweise
- 1 2 3 4 5 6 7 8 9 10 11 12 International Organization for Standardization: Prosthetics and orthotics. Hrsg.: International Organization for Standardization. Part 3: Terms relating to orthoses, ISO 854-3:2020, 2020 (englisch, iso.org [abgerufen am 31. Mai 2021]).
- 1 2 Dietrich Hohmann, Ralf Uhlig: Orthopädische Technik. Ferdinand Enke Verlag, Stuttgart 1990, ISBN 3-432-82508-0, S. 53.
- ↑ Orthoprothesen. In: Universitätsklinikum Heidelberg. Abgerufen am 22. Januar 2024.
- ↑ Dietrich Hohmann, Ralf Uhlig: Orthopädische Technik. Ferdinand Enke Verlag, Stuttgart 1990, ISBN 3-432-82508-0, S. 14.
- ↑ Dietrich Hohmann, Ralf Uhlig: Orthopädische Technik. Ferdinand Enke Verlag, Stuttgart 1990, ISBN 3-432-82508-0, S. 54.
- ↑ Dietrich Hohmann, Ralf Uhlig: Orthopädische Technik. Ferdinand Enke Verlag, Stuttgart 1990, ISBN 3-432-82508-0, S. 55–57.
- 1 2 MA Brehm, A Beelen, CAM Doorenbosch, J Harlaar, F Nollet: Effect of carbon-composite knee-ankle-foot orthoses on walking efficiency and gait in former polio patients. In: Journal of Rehabilitation Medicine. Band 39, Nr. 8, 2007, ISSN 0001-5555, S. 651–657, doi:10.2340/16501977-0110 (amsterdamumc.org [abgerufen am 6. August 2021]).
- 1 2 3 4 5 Toshiki Kobayashi, Aaron K.L. Leung, Yasushi Akazawa, Stephen W. Hutchins: The effect of varying the plantarflexion resistance of an ankle-foot orthosis on knee joint kinematics in patients with stroke. In: Gait & Posture. Band 37, Nr. 3, März 2013, ISSN 0966-6362, S. 457–459, doi:10.1016/j.gaitpost.2012.07.028 (sciencedirect.com [abgerufen am 12. Juli 2021]).
- 1 2 3 4 5 Hilde E. Ploeger, Niels F. J. Waterval, Frans Nollet, Sicco A. Bus, Merel-Anne Brehm: Stiffness modification of two ankle-foot orthosis types to optimize gait in individuals with non-spastic calf muscle weakness – a proof-of-concept study. In: Journal of Foot and Ankle Research. 2019 (biomedcentral.com [PDF]).
- 1 2 3 Niels F. J. Waterval, Frans Nollet, Jaap Harlaar, Merel-Anne Brehm: Modifying ankle foot orthosis stiffness in patients with calf muscle weakness: gait responses on group and individual level. In: Journal of NeuroEngineering and Rehabilitation. Band 16, Nr. 1, 17. Oktober 2019, ISSN 1743-0003, doi:10.1186/s12984-019-0600-2 (biomedcentral.com [abgerufen am 27. September 2021]).
- 1 2 3 4 P. Meyns, Y.L. Kerkum, M.A. Brehm, J.G. Becher, A.I. Buizer, J. Harlaar: Ankle foot orthoses in cerebral palsy: Effects of ankle stiffness on trunk kinematics, gait stability and energy cost of walking. In: European Journal of Paediatric Neurology. Band 26, 1. Mai 2020, ISSN 1090-3798, S. 68–74, doi:10.1016/j.ejpn.2020.02.009 (sciencedirect.com [abgerufen am 12. Juli 2021]).
- 1 2 3 Yvette L. Kerkum, Annemieke I. Buizer, Josien C. van den Noort, Jules G. Becher, Jaap Harlaar, Merel-Anne Brehm: The Effects of Varying Ankle Foot Orthosis Stiffness on Gait in Children with Spastic Cerebral Palsy Who Walk with Excessive Knee Flexion. In: PLOS ONE. 23. November 2015, PMID 26600039.
- 1 2 Frans Nollet, Cornelis Th. Noppe: Orthoses for persons with postpolio syndrome. In: John D. Hsu, John W. Michael, John R. Fisk (Hrsg.): AAOS Atlas of Orthoses and Assistive Devices. 4. Auflage. Mosby Elsevier, Philadelphia 2008, ISBN 978-0-323-03931-4, S. 411–417 (musculoskeletalkey.com).
- ↑ Stephania Fatone: Orthotic Management in Stroke. In: Joel Stein, Richard L. Harvey, Richard F. Macko, Carolee J. Winstein, Richard D. Zarowitz (Hrsg.): Stroke Recovery & Rehabilitation. Demos Medical, New York 2009, ISBN 978-1-933864-12-9, S. 522–523.
- ↑ J. Rodda, H. K. Graham: Classification of gait patterns in spastic hemiplegia and spastic diplegia: a basis for a management algorithm. Band 8, Nr. 5. European Journal of Neurology, 2001 (wiley.com).
- 1 2 Sebastian Grunt: Geh-Orthesen bei Kindern mit Cerebralparese. In: Pediatrica. Band 18, Nr. 6, S. 30–34.
- ↑ Alberto Esquenazi: Assessment and orthotic management of gait dysfunction in individuals with brain injury. In: John D. Hsu, John W. Michael, John R. Fisk (Hrsg.): AAOS Atlas of Orthoses and Assistive Devices. 4. Auflage. Mosby Elsevier, Philadelphia 2008, ISBN 978-0-323-03931-4, S. 441–447 (musculoskeletalkey.com).
- 1 2 J. Rodda, H. K. Graham: Classification of gait patterns in spastic hemiplegia and spastic diplegia: a basis for a management algorithm. In: European Journal of Neurology. Band 8, Nr. 5, 2001, S. 98–108 (wiley.com).
- 1 2 Renata Horst: Motorisches Strategietraining und PNF. 1. Auflage. Georg Thieme Verlag, 2005, ISBN 3-13-151351-9.
- ↑ Yvette L. Kerkum, Jaap Harlaar, Annemieke I. Buizer, Josien C. van den Noort, Jules G. Becher: An individual approach for optimizing ankle-foot orthoses to improve mobility in children with spastic cerebral palsy walking with excessive knee flexion. In: Gait & Posture. Band 46, Mai 2016, ISSN 0966-6362, S. 104–111 (10.1016/j.gaitpost.2016.03.001 [abgerufen am 16. Juli 2021]).
- ↑ S. Hesse, C. Enzinger und andere: Leitlinien für Diagnostik und Therapie in der Neurologie, Technische Hilfsmittel. Hrsg.: H. C. Diener und andere. 5. Auflage. Thieme, Stuttgart 2012, ISBN 978-3-13-155455-0, S. 1150–1160.
- ↑ Randolph J. Nudo: The Mechanisms and Neurophysiology of Recovery from Stroke. In: Joel Stein, Richard L. Harvey, Richard F. Macko, Carolee J. Winstein, Richard D. Zorowitz (Hrsg.): Stroke Recovery & Rehabilitation. Demos Medical Publishing, New York 2009, ISBN 978-1-933864-12-9, S. 123–134.
- ↑ Tanja Corsten: Die neurologische Frührehabilitation am Beispiel Schlaganfall – Analysen zur Entwicklung einer Qualitätssicherung. Hrsg.: Universität Hamburg. Hamburg 2010 (uni-hamburg.de [PDF]).
- ↑ Renata Horst: N.A.P. - Therapieren in der Neuroorthopädie. Hrsg.: Renata Horst. Georg Thieme Verlag, Stuttgart New York 2011, ISBN 978-3-13-146881-9, S. 12–15, 63, 66 und 77.
- ↑ Elaine Owen: The Importance of Being Earnest about Shank and Thigh Kinematics especially when using Ankle-Foot Orthoses. In: International Society for Prosthetics and Orthotics (Hrsg.): Prosthetics and Orthotics International. Band 34 (3). International Society for Prosthetics and Orthotics, September 2010, ISSN 0309-3646, S. 254–269.
- ↑ Roy Bowers: Report of a Consensus Conference on the Orthotic Management of Stroke Patients, Non-Articulated Ankle-Foot Ortheses. Hrsg.: Elizabeth Condie, James Campbell, Juan Martina. International Society for Prosthetics and Orthotics, Copenhagen 2004, ISBN 87-89809-14-9, S. 87–94 (englisch, strath.ac.uk [PDF]).
- ↑ Renata Horst: N.A.P. - Therapieren in der Neuroorthopädie. Hrsg.: Renata Horst. Georg Thieme Verlag, Stuttgart New York 2011, ISBN 978-3-13-146881-9.
- ↑ Remy Phan-Ba, Philippe Calay, Patrick Grodent, Gael Delrue, Emilie Lommers, Vale ́rie Delvaux, Gustave Moonen, Shibeshih Belachew: Motor Fatigue Measurement by Distance-Induced Slow Down of Walking Speed in Multiple Sclerosis. In: Michael Platten, University Hospital of Heidelberg, Germany (Hrsg.): Plos ONE. 12. Auflage. Nr. 7. Liege 2012.
- ↑ S. DeCeglie, S. Dehner et al.: Alterations in Temporal-Spatial Gait Parameters in People with Multiple Sclerosis – a Systematic Review. CMS Annual Meeting, Maryland 2016.
- ↑ Alon Kalron: Association between perceived fatigue and gait parameters measured by an instrumented treadmill in people with multiple sclerosis: a cross-sectional study. In: Journal of NeuroEngineering and Rehabilitation. 2015 (biomedcentral.com [PDF]).
- ↑ Camela Leone, Deborah Severijns et al.: Prevalence of Walking-Related Motor Fatigue in Persons With Multiple Sclerosis: Decline in Walking Distance Induced by the 6-Minute Walk Test. In: Neurorehabilitation and Neural Repair. 4. Auflage. Nr. 30. Sage Journals, 2015, S. 373–383 (sagepub.com).
- ↑ Kirsten Götz-Neumann: Gehen verstehen – Ganganalyse in der Physiotherapie. 3. Auflage. Georg Thieme Verlag, Stuttgart / New York 2006, ISBN 3-13-132373-6, S. 44–45, 50–54 und 126.
- ↑ Kirsten Götz-Neumann: Gehen verstehen – Ganganalyse in der Physiotherapie. 3. Auflage. Georg Thieme Verlag, Stuttgart / New York 2006, ISBN 3-13-132373-6, S. 72.
- ↑ Kirsten Götz-Neumann: Gehen verstehen – Ganganalyse in der Physiotherapie. 3. Auflage. Georg Thieme Verlag, Stuttgart / New York 2006, ISBN 3-13-132373-6, S. 132, 143, 148–149.
- 1 2 Kirsten Götz-Neumann: Gehen verstehen – Ganganalyse in der Physiotherapie. 3. Auflage. Georg Thieme Verlag, Stuttgart / New York 2006, ISBN 3-13-132373-6, S. 154.
- ↑ Kirsten Götz-Neumann: Gehen verstehen – Ganganalyse in der Physiotherapie. 3. Auflage. Georg Thieme Verlag, Stuttgart / New York 2006, ISBN 3-13-132373-6, S. 45–46.
- ↑ Jacquelin Perry: Normal and pathologic gait. In: John D. Hsu, John W. Michael, John Ralf. Fisk (Hrsg.): AAOS Atlas of Orthoses and Assistive Devices. 4. Auflage. Mosey Elsevier, Philadelphia 2008, ISBN 978-0-323-03931-4, S. 195.
- ↑ Kirsten Götz-Neumann: Gehen verstehen – Ganganalyse in der Physiotherapie. 3. Auflage. Georg Thieme Verlag, Stuttgart / New York 2006, ISBN 3-13-132373-6, S. 134.
- 1 2 Barry Meadows, Robert James Bowers, Elaine Owen: Biomechanics of the hip, knee and ankle. In: John D. Hsu, John W. Michael, John R. Fisk (Hrsg.): AAOS Atlas of Orthoses and Assistive Devices. 4. Auflage. Mosby Elsevier, Philadelphia 2008, ISBN 978-0-323-03931-4, S. 299–309.
- 1 2 3 4 Dietrich Hohmann, Ralf Uhlig: Orthopädische Technik. Ferdinand Enke Verlag, Stuttgart 1990, ISBN 3-432-82508-0, S. 192–193.
- 1 2 3 4 John W. Michael: Lower limb orthoses. In: John D. Hsu, John W. Michael, John R. Fisk (Hrsg.): AAOS Atlas of Orthoses and Assistive Devices. 4. Auflage. Mosby Elsevier, Philadelphia 2008, ISBN 978-0-323-03931-4, S. 343–355 (musculoskeletalkey.com).
- ↑ Fady Alnajjar, Riadh Zaier, Sumayya Khalid, Munkhjargal Gochoo: Trends and Technologies in Rehabilitation of Foot Drop: A Systematic Review. In: Expert Review of Medical Devices. Band 18, Nr. 1, 28. Dezember 2020, ISSN 1743-4440, S. 31–46, doi:10.1080/17434440.2021.1857729 (tandfonline.com [abgerufen am 29. April 2022]).
- ↑ The effect of ankle foot orthosis stiffness on trunk movement and walking energy cost in cerebral palsy. In: Gait & Posture. Band 49, 1. September 2016, ISSN 0966-6362, S. 2, doi:10.1016/j.gaitpost.2016.07.070 (sciencedirect.com [abgerufen am 22. Juli 2021]).
- ↑ John W. Michael: Orthoses for persons with postpolio syndrome. In: Hsu JD, Michael JW, Fisk JR (Hrsg.): AAOS Atlas of Orthoses and Assistive Devices. 4. Auflage. Mosby Elsevier, Philadelphia 2008, ISBN 978-0-323-03931-4, S. 411–417 (musculoskeletalkey.com).
- ↑ Barry Meadows, Robert James Bowers, Elaine Owen: Biomechanics of the hip, knee and ankle. In: Hsu JD, Michael JW, Fisk JR (Hrsg.): AAOS Atlas of Orthoses and Assistive Devices. 4. Auflage. Mosby Elsevier, Philadelphia 2008, ISBN 978-0-323-03931-4, S. 299–309 (musculoskeletalkey.com).
- ↑ Britta Zacharias, Andreas Kannenberg: Clinical Benefits of Stance Control Orthosis Systems. In: JPO Journal of Prosthetics and Orthotics. Band 24, Nr. 1, Januar 2012, ISSN 1040-8800, S. 2–7, doi:10.1097/jpo.0b013e3182435db3 (lww.com [abgerufen am 8. Mai 2022]).
- ↑ Dietrich Hohmann, Ralf Uhlig: Orthopädische Technik. Ferdinand Enke Verlag, Stuttgart 1990, ISBN 3-432-82508-0, S. 166–171.
- ↑ Dietrich Hohmann, Ralf Uhlig: Orthopädische Technik. Ferdinand Enke Verlag, Stuttgart 1990, ISBN 3-432-82508-0, S. 57–59.
- 1 2 Dulcey Lima: Orthoses in total joint replacement. In: John D. Hsu, John W. Michael, John R. Fisk (Hrsg.): AAOS Atlas of Orthoses and Assistive Devices. 4. Auflage. Mosby Elsevier, Philadelphia 2008, ISBN 978-0-323-03931-4, S. 373–378 (musculoskeletalkey.com).
- 1 2 Brett William Wolters: Knee orthoses for sports-related disorders. In: John D. Hsu, John W. Michael, John R. Fisk (Hrsg.): AAOS Atlas of Orthoses and Assistive Devices. 4. Auflage. Mosby Elsevier, Philadelphia 2008, ISBN 978-0-323-03931-4, S. 379–389 (musculoskeletalkey.com).
- 1 2 Dietrich Hohmann, Ralf Uhlig: Orthopädische Technik. Ferdinand Enke Verlag, Stuttgart 1990, ISBN 3-432-82508-0, S. 653.
- ↑ Dietrich Hohmann, Ralf Uhlig: Orthopädische Technik. Ferdinand Enke Verlag, Stuttgart 1990, ISBN 3-432-82508-0, S. 762.
- ↑ Dietrich Hohmann, Ralf Uhlig: Orthopädische Technik. Ferdinand Enke Verlag, Stuttgart 1990, ISBN 3-432-82508-0, S. 620 und 629.
- ↑ Dietrich Hohmann, Ralf Uhlig: Orthopädische Technik. Ferdinand Enke Verlag, Stuttgart 1990, ISBN 3-432-82508-0, S. 635–637.
- ↑ Dietrich Hohmann, Ralf Uhlig: Orthopädische Technik. Ferdinand Enke Verlag, Stuttgart 1990, ISBN 3-432-82508-0, S. 642–644.
- ↑ Dietrich Hohmann, Ralf Uhlig: Orthopädische Technik. Ferdinand Enke Verlag, Stuttgart 1990, ISBN 3-432-82508-0, S. 565–680.
- ↑ Dietrich Hohmann, Ralf Uhlig: Orthopädische Technik. Ferdinand Enke Verlag, Stuttgart 1990, ISBN 3-432-82508-0, S. 462.
- ↑ JAMA 2024.
- ↑ Humerusschaftfraktur: Orthese mit Osteosynthese vergleichbar. In: Deutsches Ärzteblatt. Jahrgang 121, Heft 7, 5. April 2024, S. B 412.
- ↑ Dietrich Hohmann, Ralf Uhlig: Orthopädische Technik. Ferdinand Enke Verlag, Stuttgart 1990, ISBN 3-432-82508-0, S. 270.
- ↑ Kopforthese keine Kassenleistung. In: Deutsches Ärzteblatt. Deutscher Ärzteverlag GmbH, 12. Mai 2017, abgerufen am 22. Januar 2024.
- ↑ Orthese nicht dauerhaft tragen, 8. September 2018, NWZ online
- ↑ J. Romkes, A. K. Hell, R. Brunner: Changes in muscle activity in children with hemiplegic cerebral palsy while walking with and without ankle-foot orthoses. In: Gait & Posture. Band 24, Nr. 4, 2006, S. 467–474.
- ↑ Ein therapeutischer Leitfaden zur Auswahl der perfekten Knöchel-Fuß-Orthese bei Fußheberschwäche, 26. September 2022, FlintRehab
- ↑ § 33 SGB 5 - Einzelnorm. Abgerufen am 3. August 2021.
- ↑ Produktgruppe: 23 - Orthesen/Schienen, auf hilfsmittel.gkv-spitzenverband.de
- ↑ § 139 SGB 5 - Einzelnorm. Abgerufen am 3. August 2021.
- ↑ Hilfsmittelverzeichnis des GKV-Spitzenverbandes. Abgerufen am 3. August 2021.
- ↑ Bundesfachverband Medizinprodukteindustrie (BVMed): Hilfsmittel fallen nicht unter die sektorale Budgetierung. Abgerufen am 28. September 2021.
License Information of Images on page#
| Image Description | Credit | Artist | License Name | File |
|---|---|---|---|---|
| 6-Minuten-Gehtest | Eigenes Werk | Orthokin | Datei:6-Minuten-Gehtest.jpg | |
| Die Amsterdam Gait Classification erleichtert die Beurteilung des Gangbildes bei CP-Patienten.Sie hilft dabei, die Kommunikation im interdisziplinären Team zwischen Betroffenen, Ärzten, Physiotherapeuten und Orthopädietechnik-Mechanikern zu erleichtern. | Eigenes Werk | Orthokin | Datei:Amsterdam Gait Classification.jpg | |
| The Wikimedia Commons logo, SVG version. | Original created by Reidab ( PNG version ) SVG version was created by Grunt and cleaned up by 3247 . Re-creation with SVG geometry features by Pumbaa , using a proper partial circle and SVG geometry features. (Former versions used to be slightly warped.) | Reidab , Grunt , 3247 , Pumbaa | Datei:Commons-logo.svg | |
| Knöchel-Fuß-Orthese für die Versorgung von Patienten z.B. nach Schlaganfall, Cerebralparese und anderen Lähmungen der Dorsalextensoren und Plantarflexoren.(Bezeichnung der Orthese nach den in der Orthesenversorgung einbezogenen Körperteilen: Knöchel und Fuß, englische Abkürzung: AFO für Ankle-foot orthoses) | Eigenes Werk | Orthokin | Datei:FG 76.jpg | |
| Orthese für die Versorgung von Patienten mit Querschnittslähmung, Poliomyelitis oder Multiple Sklerose.(Bennennung der Orthese nach den in die Orthesenversorgung einbezogenen Körperteilen - Knie, Knöchel und Fuß.) | Eigenes Werk | Ingrid Mattern | Datei:Knee-ankle-foot orthoses (KAFO).jpg | |
| Knieorthese bei Kreuzbandriss | Kamera eines Oneplus3 | Futurwiki | Datei:Knieorthese.png | |
| Knie-Orthese für die Versorgung von Patienten z. B. nach einem Kreuzbandriss | Eigenes Werk | Orthokin | Datei:Knieorthese nach Kreuzbandriss.jpg | |
| Beschreibung der Funktionen der großen Muskelgruppen zur Bestimmung der Funktionselemente einer Lähmungsorthese, die eingeschränkte Muskelfunktionen ausgleichen soll. | Eigenes Werk | Orthokin | Datei:Muskelgruppen Korrektur 2.jpg | |
| N.A.P.® Gait Classificaition | Eigenes Werk | Orthokin | Datei:N.A.P.® Gait Classificaition.jpg | |
| Datei:Orthese.JPG |



